Infezioni fungine: chiarito il ruolo dei mastociti
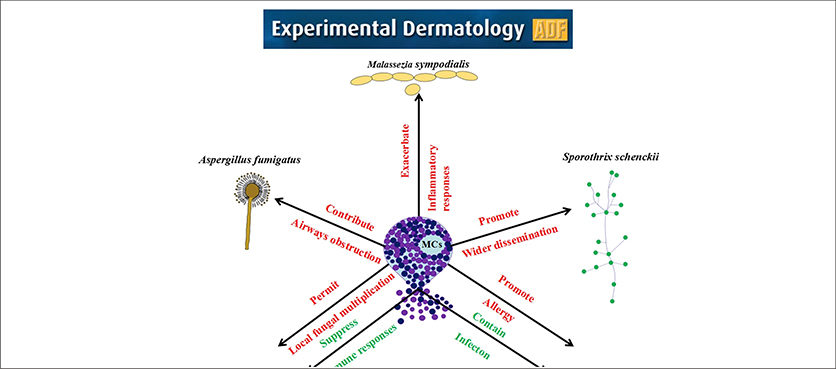
I mastociti cutanei sono da sempre considerati le cellule capaci di scatenare i segni e i sintomi dell’allergia. Un’esaustiva review, appena pubblicata su Experimental Dermatology, allarga completamente questa visione e sostiene il ruolo chiave di queste cellule, nell’ambito della rete protettiva contro patogeni di varia natura, compresi i funghi del genere Malassezia.
I mastociti – si legge nelle note introduttive della review – hanno una “doppia faccia” nel controllo immunoregolatorio delle infezioni fungine: “positiva”, quando la degranulazione mastocitaria, indotta dallo stesso microrganismo fungino, contribuisce a circoscrivere il sito d’infezione; e “negativa”, quando l’eccesso di attività degranulatoria promuove la disseminazione del microrganismo e peggiora la gravità dell’infezione in atto.
In particolare, l’articolo si concentra su diversi dermatofiti (Sporothrix, Paracoccidioides, Aspergillus, Candida), con un occhio di riguardo per la Malassezia, principale responsabile di sovrainfezioni fungine associate allo stato atopico/allergico di cani e gatti.
Evidenze alla mano, è stato dimostrato che questi microrganismi sono in grado di indurre la degranulazione mastocitaria, esacerbando così l’infiammazione che sostiene la dermatite atopica.
È proprio in funzione del duplice ruolo dei mastociti nelle infezioni fungine che i ricercatori, coordinati dal noto dermatologo tedesco Marcus Maurer, sconsigliano l’uso di sostanze che bloccano completamente la degranulazione dei mastociti, con l’obiettivo di non vanificare gli effetti positivi correlati ai livelli fisiologici della funzione degranulatoria.
La strada preferenziale quindi, è ancora una volta quella di rivolgersi, anche in caso di infezioni fungine associate ad una componente allergica cutanea, a sostanze come le Aliamidi, in grado di modulare fisiologicamente i mastociti preservandone il livello basale di degranulazione.
Jiao Q, Luo Y, Scheffel J, Zhao Z, Maurer M. The complex role of mast cells in fungal infections. Exp Dermatol. 2019 Feb 23. doi: 10.1111/exd.13907
